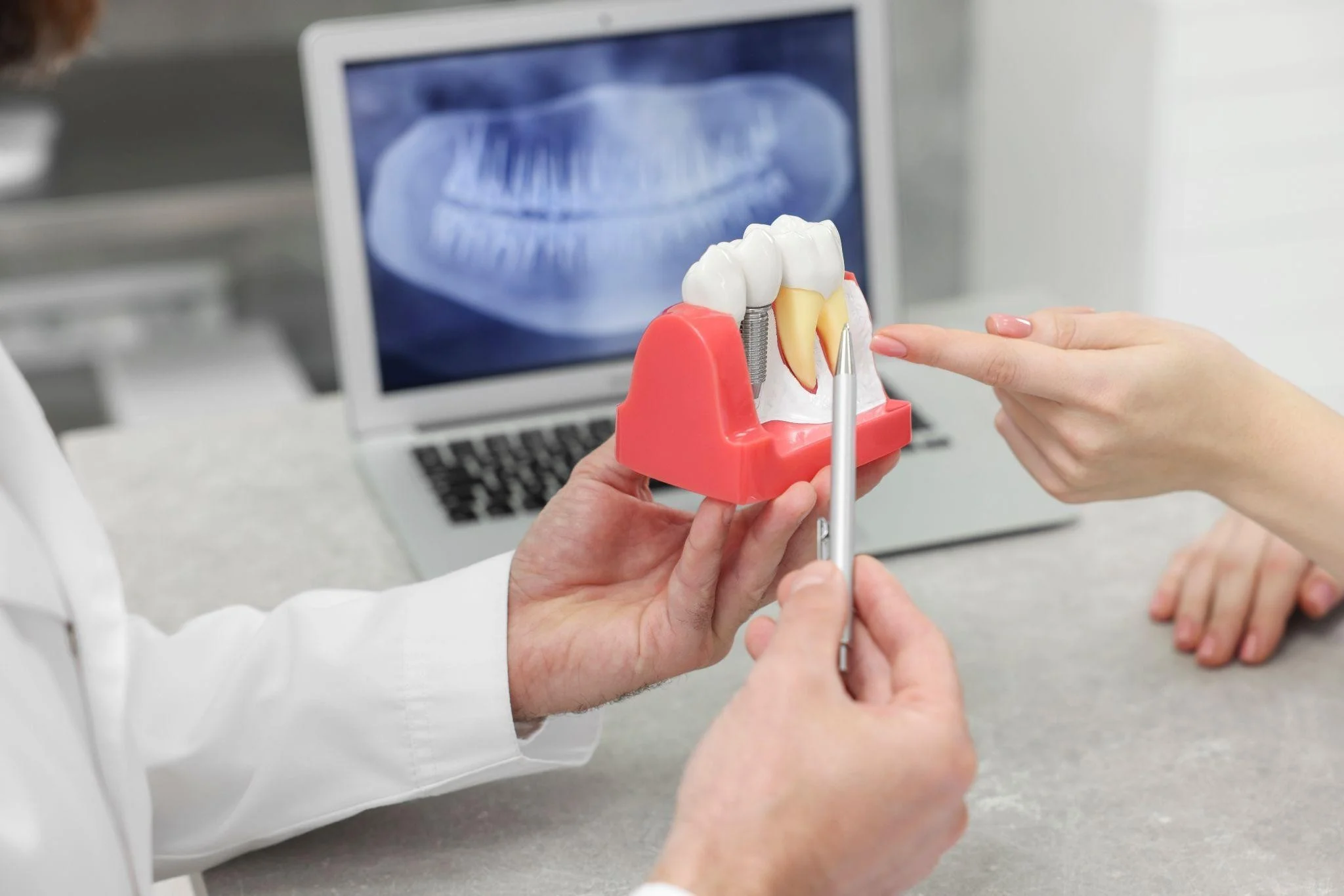
Te-ai întrebat vreodată cât de mult influențează țesuturile moi periimplantare stabilitatea și estetica implanturilor dentare? Țesuturile moi periimplantare au un rol esențial în stabilitatea biologică, menținerea osului marginal și în rezultatul estetic al unui implant dentar. Evaluarea biotipului gingival, a grosimii mucoasei și a lățimii mucoasei keratinizate, împreună cu alegerea corectă a tehnicilor de gestionare și îmbunătățire a țesuturilor moi, contribuie la obținerea unor rezultate mai stabile și mai previzibile pe termen lung.
În practica de zi cu zi, diferențele apar în timp, pe măsură ce țesuturile reacționează la încărcare, igienă și designul restaurării. Țesuturile moi periimplantare devin astfel un indicator al echilibrului biologic local: atunci când volumul și calitatea lor sunt adecvate, menținerea igienei este mai ușoară, iar conturul gingival rămâne stabil. În schimb, un fenotip deficitar sau un volum tisular insuficient pot favoriza inflamația, disconfortul la periaj și modificări estetice progresive.
Pentru medicii care își doresc să aprofundeze aplicat aceste principii și să le integreze în deciziile clinice de zi cu zi, workshopul susținut de Dr. Mihnea Căfădaru, în cadrul ImplantoDays 2026, propune o abordare practică a managementului țesuturilor moi periimplantare, cu accent pe evaluare, gestionare și îmbunătățire a volumului și calității tisulare, pentru obținerea unor rezultate stabile și estetice pe termen lung.
Idei principale:
● Țesuturile moi peri-implantare influențează stabilitatea biologică, menținerea osului marginal și rezultatul estetic al implanturilor dentare.
● Biotipul gingival și fenotipul periimplantar determină modul în care țesuturile reacționează în timp și riscul de complicații.
● Intervenția asupra țesuturilor moi este indicată atunci când volumul sau calitatea acestora nu susțin igiena, confortul și stabilitatea pe termen lung.
● Tehnicile de augmentare, precum grefele de țesut conjunctiv sau gingivale și procedurile mucogingivale, sunt alese în funcție de tipul deficitului tisular.
● Integrarea managementului țesuturilor moi în planul implanto-protetic contribuie la rezultate mai previzibile și mai stabile în timp.
Ce rol au țesuturile moi periimplantare în stabilitatea și estetica implanturilor dentare?
În jurul fiecărui implant dentar, țesuturile moi periimplantare contribuie la formarea unui echilibru biologic care susține stabilitatea în timp. Acestea funcționează ca o barieră între mediul oral și osul subiacent, limitând pătrunderea bacteriilor și susținând menținerea sănătății periimplantare [ 1 ]. În același timp, atunci când mucoasa keratinizată este insuficientă, controlul igienei devine mai dificil, ceea ce poate favoriza acumularea plăcii și apariția inflamației periimplantare [ 1 ] [ 2 ] [ 3 ] [ 4 ].
Această relație dintre implant, os și țesuturile moi peri-implantare poate fi înțeleasă mai clar și din perspectivă schematică.
Din această perspectivă clinică, calitatea și volumul țesuturilor moi periimplantare influențează modul în care se menține nivelul osului marginal în timp. Literatura arată că o mucoasă keratinizată adecvată și un fenotip favorabil sunt asociate cu o stabilitate mai bună a țesuturilor periimplantare și cu rezultate mai predictibile pe termen lung. Aceste aspecte devin relevante în evoluția cazurilor, unde mici variații tisulare pot influența evoluția generală a tratamentului.
Continuând această logică, rolul țesuturilor moi periimplantare devine și mai evident în zonele cu cerințe estetice ridicate. Conturul gingival, grosimea tisulară și modul în care aceste structuri se adaptează în jurul restaurării protetice influențează integrarea vizuală a lucrării și percepția finală a rezultatului. Chiar și în condițiile unei osteointegrări corecte, variațiile de volum sau de poziție ale țesuturilor moi pot influența aspectul final în timp.
În acest context, evaluarea țesuturilor moi nu poate fi privită ca o etapă izolată. Ea face parte dintr-un proces mai amplu, în care planificarea chirurgicală și deciziile protetice sunt strâns corelate. Rezultatele stabile apar atunci când aceste componente sunt integrate coerent și urmărite pe parcursul tratamentului.
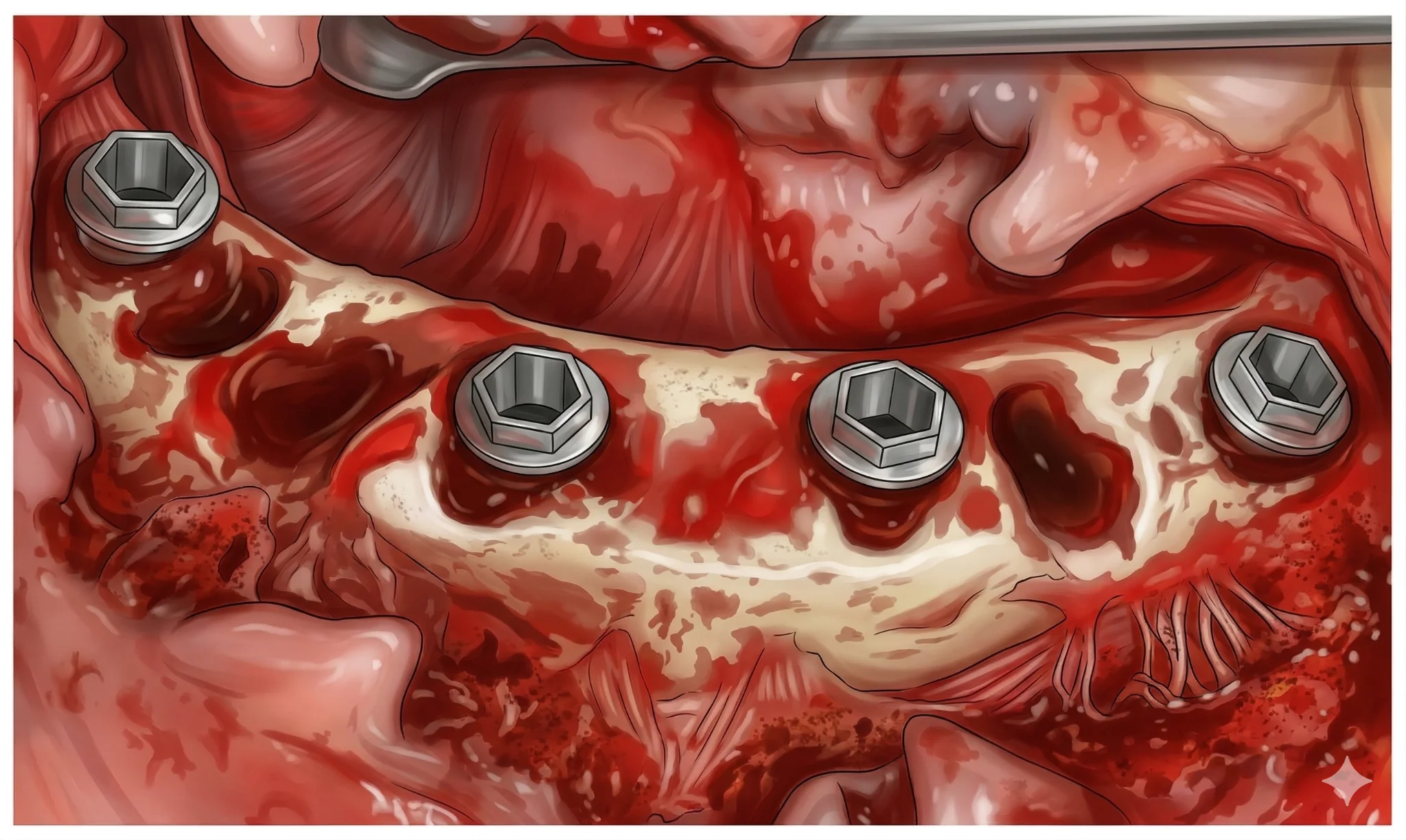
Fig. 1. Relația dintre implantul dentar, osul alveolar și țesuturile moi peri-implantare, evidențiind poziționarea implantului la nivel osos și rolul țesuturilor în sigilarea biologică.
Cum influențează biotipul gingival și fenotipul periimplantar rezultatul tratamentului?
Biotipul gingival și fenotipul periimplantar sunt factori care influențează răspunsul țesuturilor la tratamentul implantar și evoluția acestuia în timp.
Biotipul parodontal, caracterizat prin grosimea și dimensiunile gingiei și ale osului subiacent, influențează răspunsul țesuturilor moi la plasarea implantului și stabilitatea țesuturilor periimplantare pe termen lung [5].
Fenotipul periimplantar descrie ansamblul caracteristicilor țesuturilor din jurul implantului și include atât componenta de țesut moale, cât și pe cea de țesut dur. Din punct de vedere clinic, acesta este definit prin lățimea mucoasei keratinizate, grosimea mucoasei și înălțimea țesutului supracrestal, precum și prin grosimea osului periimplantar [6].
În practică, o lățime redusă a mucoasei keratinizate poate fi asociată cu inflamație periimplantară și dificultăți în menținerea igienei locale. În schimb, atunci când volumul și calitatea țesuturilor sunt adecvate, controlul plăcii este mai ușor, iar stabilitatea țesuturilor se menține mai bine în timp.
În paralel, biotipul gingival influențează evoluția estetică în timp. Din punct de vedere clinic, acesta este evaluat în funcție de grosimea gingiei și de adâncimea de sondare: un biotip gros este caracterizat printr-o grosime gingivală ≥2 mm și adâncimi de sondare ≤3 mm, în timp ce un biotip subțire prezintă o grosime gingivală <2 mm sau valori mai mari ale sondării.
Studiile clinice arată că atât biotipurile groase, cât și cele subțiri pot obține rezultate estetice stabile pe termen lung. Cu toate acestea, țesuturile subțiri sunt asociate cu o recesiune gingivală mai accentuată și cu o frecvență mai mare a modificărilor tisulare în timp
Aceste diferențe devin vizibile progresiv, chiar și în condițiile unor protocoale corecte de tratament, ceea ce subliniază importanța evaluării inițiale și a monitorizării pe termen lung a țesuturilor periimplantare. În acest context, evaluarea biotipului și a fenotipului periimplantar devine parte integrată din planificarea tratamentului. Aceste informații permit anticiparea modului în care țesuturile vor evolua în timp și susțin alegerea unor strategii adaptate particularităților fiecărui caz clinic.
Când și cum intervenim asupra țesuturilor moi periimplantare?
Decizia de a interveni asupra țesuturilor moi periimplantare pornește din analiza contextului clinic și din capacitatea acestora de a susține stabilitatea tratamentului în timp. Dincolo de parametrii izolați, relevant devine modul în care țesuturile existente pot menține echilibrul dintre igienă, funcție și estetică.
În practică, intervenția este luată în considerare atunci când fenotipul periimplantar nu oferă condiții favorabile pentru menținerea sănătății locale. Un volum tisular redus, o grosime insuficientă sau o zonă limitată de mucoasă keratinizată pot influența confortul pacientului, controlul plăcii bacteriene și stabilitatea țesuturilor în timp. Aceste limitări devin mai evidente pe parcursul evoluției cazului, mai ales în zonele vizibile sau în prezența unor factori de risc locali.
Strategia terapeutică este aleasă în funcție de tipul deficitului tisular și de obiectivele clinice. În situațiile în care este necesară creșterea lățimii țesutului keratinizat, sunt utilizate frecvent tehnici precum lamboul poziționat apical, asociat cu grefă gingivală liberă sau cu substituenți de tip matrice de colagen. Atunci când se urmărește îmbunătățirea grosimii tisulare și a conturului estetic, tehnicile bilaminare și grefele de țesut conjunctiv oferă rezultate predictibile. În anumite cazuri, alternativele moderne, precum matricele dermice acelulare, extind opțiunile terapeutice și pot reduce morbiditatea asociată zonelor donatoare.
Momentul intervenției este stabilit în funcție de planul general de tratament și de evoluția țesuturilor. Procedurile pot fi realizate înainte de inserarea implantului, simultan sau etapizat, în funcție de necesitățile fiecărui caz. Integrarea acestor decizii în planul implanto-protetic contribuie la obținerea unor rezultate mai stabile și mai ușor de menținut pe termen lung.
În practica de zi cu zi, aceste alegeri se construiesc în relație directă cu modul în care țesuturile răspund în timp și cu obiectivele estetice ale cazului. În special în zonele vizibile, rezultatele depind de felul în care fiecare etapă este corelată și adaptată pe parcursul tratamentului. Această perspectivă este reflectată și în cadrul atelierului susținut de Mihnea Cafadaru, în cadrul ImplantoDays 2026, unde managementul țesuturilor moi este integrat în logica completă a tratamentului implanto-protetic. Accentul este pus pe evaluarea biotipului, pe optimizarea volumului tisular și pe obținerea unei etanșări biologice stabile, capabile să susțină rezultatele în timp.

Cursul urmărește modul în care gestionarea țesuturilor moi peri-implantare influențează integrarea biologică, funcțională și estetică a implantului, de la evaluarea inițială până la stabilitatea pe termen lung.
În cadrul workshop-ului, participanții vor aprofunda:
● rolul țesuturilor moi în succesul pe termen lung al implanturilor dentare;
● identificarea situațiilor clinice în care este necesară intervenția mucogingivală;
● evaluarea biotipului gingival și a necesarului de volum tisular;
● tehnici pentru creșterea grosimii și a lățimii țesutului keratinizat;
● utilizarea grefelor de țesut conjunctiv, grefelor gingivale libere și a lambourilor avansate coronar;
● integrarea managementului țesuturilor moi în etapele chirurgicale și protetice ale tratamentului;
● prevenirea complicațiilor biologice și estetice asociate terapiei implantare.
În cazurile implantare cu cerințe estetice ridicate, stabilitatea pe termen lung este rezultatul unui parcurs clinic coerent, în care evaluarea, intervenția și adaptarea țesuturilor moi sunt corelate constant cu obiectivele tratamentului. Atunci când aceste etape sunt integrate corect, evoluția devine mai previzibilă, iar rezultatele se mențin în timp. De la o ediție la alta, ImplantoDays a devenit un punct de întâlnire pentru medici care caută răspunsuri aplicate, nu doar concepte teoretice. Ediția din 2026, organizată în Poiana Brașov, poate fi urmărită atât fizic, cât și online, oferind acces la conținutul congresului indiferent de locație. Informațiile despre participare și bilete sunt disponibile pe site-ul oficial: congres.implantodays.ro.

În linie cu tema acestui articol, workshopul susținut de Mihnea Cafadaru „Îmbunătățirea țesuturilor moi în implantologia dentară” aduce în discuție modul în care țesuturile moi influențează stabilitatea și estetica rezultatelor implantare, punând accent pe integrarea chirurgiei mucogingivale în planul complet de tratament. Ediția din acest an reunește și alte ateliere care completează perspectiva asupra terapiei implantare:
● Workshop I: Dr. Helder Moura – “În căutarea esteticii: gestionarea cazurilor complexe de implanturi și proteze”
● Workshop II: Fernando Duarte – „Provocând limitele chirurgiei orale și implantologiei”
● Workshop III: Ramon Gomez Meda – „În căutarea eficienței: augmentarea 3D a crestei cu plasarea simultană a implantului”
● Workshop IV: Alexandru Spînu – „Regenerare osoasă ghidată: simplă și previzibilă”
Dacă vrei să explorezi aceste concepte într-un cadru aplicat și să le adaptezi la practica ta, poți găsi toate detaliile despre participare pe congres.implantodays.ro.
Întrebări frecvente
1. Cât de importantă este mucoasa keratinizată în jurul implanturilor dentare?
Mucoasa keratinizată contribuie la confortul pacientului și la menținerea igienei periimplantare. O lățime adecvată este asociată cu un control mai bun al plăcii bacteriene și cu un risc mai redus de inflamație locală.
2. Este obligatorie intervenția asupra țesuturilor moi în toate cazurile implantare?
Nu în toate cazurile. Intervenția este indicată atunci când fenotipul periimplantar nu oferă condiții suficiente pentru stabilitate pe termen lung, în special în prezența unui volum tisular redus sau a unei mucoase keratinizate insuficiente.
3. Care este diferența dintre biotip gingival și fenotip periimplantar?
Biotipul gingival descrie grosimea și caracteristicile gingiei naturale, în timp ce fenotipul periimplantar include atât țesuturile moi, cât și structurile dure din jurul implantului, fiind relevant pentru evaluarea stabilității și evoluției în timp.
4. Când este momentul optim pentru intervențiile asupra țesuturilor moi?
Momentul este stabilit în funcție de planul de tratament: intervențiile pot fi realizate înainte de inserarea implantului, simultan sau etapizat, în funcție de deficitul tisular și de obiectivele clinice.
5. Ce tipuri de grefe sunt utilizate pentru îmbunătățirea țesuturilor moi peri-implantare?
Cele mai frecvente sunt grefele de țesut conjunctiv și grefele gingivale libere. În anumite situații, se utilizează și matrice de colagen sau matrice dermice acelulare, în funcție de indicația clinică.
6. Cum influențează țesuturile moi estetica implanturilor dentare?
Volumul, grosimea și conturul țesuturilor moi determină modul în care restaurarea se integrează vizual. Variațiile tisulare pot influența poziția marginii gingivale și stabilitatea estetică în timp.
7. Pot fi prevenite complicațiile implantare prin managementul corect al țesuturilor moi?
Un management corect al țesuturilor moi poate reduce riscul de recesiuni, inflamație periimplantară, pierdere de volum tisular și modificări ale osului marginal, contribuind la stabilitatea pe termen lung.
Bibliografie:
[1] Lin G-H, Chan H-L, Wang H-L. The significance of keratinized mucosa on implant health: a systematic review. Journal of Periodontology. 2013;84(12):1755–1767.
[2] Boynuegri D, Nemli SK, Kasko YA. Significance of keratinized mucosa around dental implants: a prospective comparative study. Clin Oral Implants Res. 2013;24:928–933.
[3] Grischke J, Karch A, Wenzlaff A, et al. Keratinized mucosa width is associated with severity of peri-implant mucositis: a cross-sectional study. Clin Oral Implants Res. 2019;30:457–465.
[4] Adibrad M, Shahabuei M, Sahabi M. Significance of keratinized mucosa width on peri-implant supporting tissue health. J Oral Implantol. 2009;35:232–237.
[5] Parihar AS, Nandanan N, Kurien VTV, et al. Impact of periodontal biotype on long-term esthetic outcomes of implant-supported restorations: a 5-year prospective study. PubMed Central
[6] Avila-Ortiz G, Gonzalez-Martin O, Couso-Queiruga E, Wang HL. Peri-implant phenotype. J Periodontol. 2020;91:283–288.