Atunci când vorbim despre implanturile dentare, ne gândim de obicei la rezultatul final: un dinte artificial stabil, bine integrat, cu un profil de emergență armonios și un rezultat estetic predictibil. Drumul până acolo presupune însă mai multe etape atent planificate, fiecare având un rol esențial în succesul pe termen lung al tratamentului. Una dintre aceste etape începe chiar înainte ca implantul să fie inserat: momentul extracției și modul în care este gestionată vindecarea alveolei.
Extracția dentară este adesea privită ca o etapă simplă, preliminară. În realitate, ea marchează începutul unui proces biologic complex, cu impact direct asupra volumului și calității osului alveolar. În primele luni după îndepărtarea dintelui, creasta suferă modificări dimensionale semnificative în cadrul vindecării postextracționale. Lățimea se reduce, peretele vestibular se subțiază, iar arhitectura inițială începe să se transforme. Aceste schimbări pot însemna ajustări suplimentare, proceduri de augmentare sau limitări în poziționarea ideală a implantului.
Managementul vindecării postextracționale devine astfel o etapă strategică în planul implantar. Controlul infecției, stabilitatea cheagului și modul în care se desfășoară remodelarea osoasă influențează predictibilitatea tratamentului ulterior. În acest context, utilizarea unui laser stomatologic a fost investigată ca instrument capabil să optimizeze mediul biologic al alveolei imediat după extracție. De la degranulare și dezinfecție până la fotobiomodularea cu potențial de stimulare a osteogenezei, integrarea unui protocol asistat de laser dentar ridică o întrebare legitimă pentru practica implantologică modernă:cât de mult putem influența evoluția biologică a alveolei și, implicit, conservarea osului alveolar. În continuare explorăm mecanismele biologice ale vindecării alveolare, dovezile clinice privind utilizarea laserelor Er:YAG și Nd:YAG și modul în care aceste protocoale pot fi integrate strategic în planificarea tratamentului implantar.
Ce se întâmplă cu osul alveolar după extracția dentară?
După extracția dentară, vindecarea alveolei urmează un parcurs biologic bine documentat. În primele 6 – 8 săptămâni, cheagul sanguin este înlocuit progresiv de țesut de granulație, urmat de formarea unui os imatur mineralizat. În următoarele 16 – 18 săptămâni, acest os trece printr-un proces de remodelare care conduce la formarea osului matur. Ritmul și consistența acestei transformări diferă de la un pacient la altul, iar în unele cazuri procesul de remodelare poate continua și după 24 de săptămâni de la extracție. [1]
Din punct de vedere clinic, aceste transformări se reflectă în modificări dimensionale ale crestei alveolare. O analiză sistematică a arătat o reducere medie de 1,67 mm la nivelul peretelui bucal și de 2,03 mm la nivelul peretelui lingual după extracție, cu o pierdere interproximală medie de 0,64 mm. În ceea ce privește lățimea crestei, s-a raportat o reducere de aproximativ 50% în dimensiunea bucco-linguală, două treimi din această modificare având loc în primele trei luni.
Aceste modificări ale țesuturilor dure și moi pot influența disponibilitatea osoasă pentru inserarea ideală a implantului și pot afecta rezultatul estetic al restaurărilor ulterioare.
Remodelarea osului alveolar este influențată de mai mulți factori, printre care grosimea și integritatea pereților alveolari, prezența infecției, istoricul de boală parodontală sau amploarea traumatismului asociat extracției. Variabilitatea biologică explică de ce, în practică, două cazuri aparent similare pot evolua diferit din punct de vedere dimensional.
Această dinamică a vindecării postextracționale are consecințe directe asupra etapelor terapeutice ulterioare. Disponibilitatea osoasă pentru inserarea ideală a implantului și obținerea unui rezultat estetic predictibil depind în mare măsură de modul în care se desfășoară aceste procese biologice inițiale.
Înțelegerea mecanismelor de remodelare alveolară și anticiparea impactului lor asupra etapelor următoare reprezintă o competență esențială în implantologia modernă. Tocmai această relație dintre biologia postextracțională și planificarea implantară este analizată aplicat în cadrul Workshopului II susținut de Dr. Fernando Duarte la ImplantoDays 2026, unde accentul cade pe modul în care deciziile luate încă din ziua extracției pot influența predictibilitatea tratamentului.
De ce vindecarea postextracțională rămâne dificil de controlat clinic?
Remodelarea osului alveolar și a țesuturilor moi reprezintă un răspuns fiziologic normal după extracție. Procesul de resorbție variază în funcție de pacient și de poziția dintelui și poate fi influențat de factori precum prezența infecției, istoricul de boală parodontală, amploarea traumatismului asociat extracției sau grosimea și integritatea pereților alveolari. În general, un echilibru dimensional este atins la aproximativ 3-4 luni de la extracție, însă evoluția poate diferi între cazuri.
Un element critic în această dinamică este controlul contaminării locale. În extracțiile realizate pe fond parodontal, câmpul operator poate conține bacterii pigmentate asociate cu boala parodontală, precum Porphyromonas gingivalis. Literatura menționează că laserul Nd:YAG prezintă absorbție selectivă în pigmenți, ceea ce sugerează o eficiență potențială în devitalizarea acestor bacterii. [2] Efectul bactericid al terapiei cu laser este considerat favorabil pentru vindecarea postoperatorie, prin crearea unui câmp dezinfectat intraoperator și reducerea riscului de infecție. De asemenea, s-a raportat capacitatea laserelor de a elimina sau inactiva substanțe toxice precum endotoxinele bacteriene (lipopolizaharide – LPS), care pot influența evoluția vindecării la nivelul alveolei.
Stabilitatea cheagului sanguin reprezintă un factor esențial în vindecarea alveolei. Cheagul este considerat fundamental pentru o evoluție corectă și fără complicații. [3] Literatura arată că iradierea alveolelor sângerânde poate facilita formarea imediată a cheagului și hemostaza. În studii experimentale pe animale, utilizarea diferitelor tipuri de laser pentru coagulare a fost asociată cu prevenirea pierderii cheagului și cu o conservare osoasă mai favorabilă. În absența unui cheag stabil, procesul de vindecare poate fi compromis.
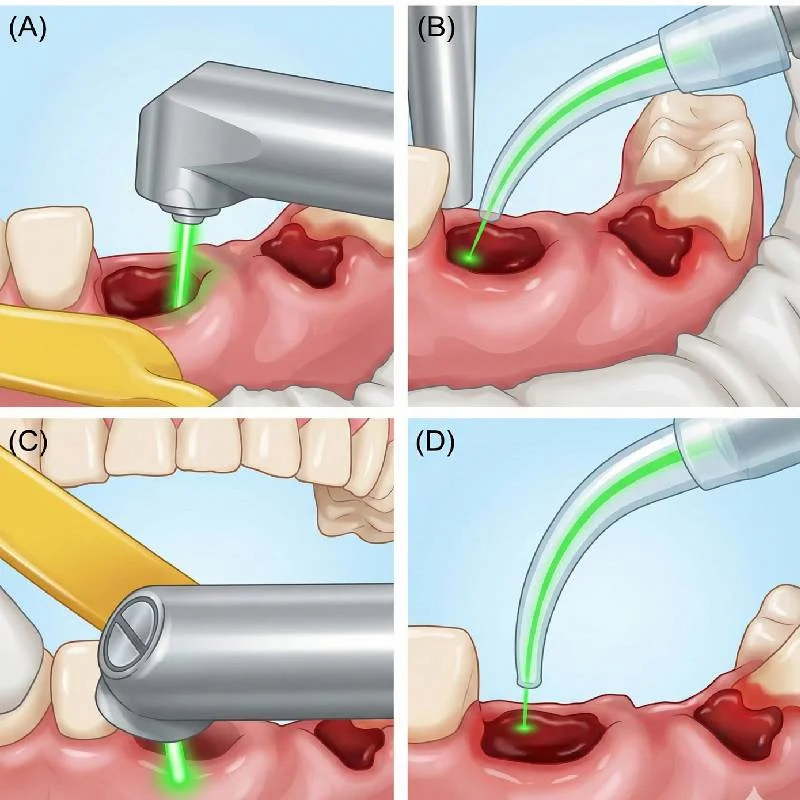
Migrarea epitelială precoce în interiorul alveolei constituie un alt element discutat în literatură. Dezepitelizarea controlată cu laser Er:YAG a fost descrisă ca metodă capabilă să prevină creșterea epiteliului în alveolă și, în același timp, să creeze o suprafață ablaționată rugoasă, favorabilă retenției cheagului de sânge. [4] Această intervenție vizează optimizarea condițiilor locale în faza imediat postextracțională, etapă critică pentru evoluția ulterioară a vindecării.
În acest context, interesul pentru protocoale care combină degranularea, dezinfecția, dezepitelizarea, stabilizarea cheagului și fotobiomodularea cu ajutorul unui laser stomatologic derivă din necesitatea de a influența mai multe etape ale vindecării postextracționale. Studiile recente au evaluat astfel de protocoale multimodale utilizând lungimi de undă Er:YAG și Nd:YAG, cu analiza regenerării osoase prin CBCT comparativ cu extracția standard.
Foto: Procedura post-extracție cu laser: (A) Degranulare Er:YAG, (B) Dezinfecție Nd:YAG, (C) Dezepitelizare Er:YAG și (D) Stabilizare cheag Nd:YAG
Aceste elemente explică de ce, în practica clinică, controlul complet al vindecării postextracționale rămâne dificil, chiar și în condițiile respectării principiilor chirurgicale standard.
Cum poate un protocol asistat cu laser să influențeze vindecarea postextracțională și conservarea osului alveolar?
După o extracție dentară, osul alveolar nu rămâne pasiv. Se reorganizează, se remodelează, uneori pierde volum. Procesul este biologic, inevitabil, și adesea imprevizibil. De aici apare întrebarea: putem influența direcția în care merge această vindecare?
Un studiu clinic care a evaluat un protocol postextracțional cu laser Er:YAG și Nd:YAG a încercat să răspundă exact la acest lucru. Vindecarea osoasă a fost măsurată prin CBCT, la o zi după extracție și apoi la aproximativ patru luni. Parametrul urmărit a fost modificarea densității osoase (GSV) în timp.
Rezultatul principal este clar: grupul tratat cu laser a fost asociat cu o creștere mai mare a densității osoase la patru luni comparativ cu grupul control, diferența fiind semnificativă statistic în modelul ajustat. [5] Analiza statistică arată un efect estimat de +147 GSV în favoarea intervenției laser, cu un interval de încredere 95% între 106 și 187 și o valoare p sub 0,001. Diferența rămâne semnificativă chiar și atunci când sunt controlați factori precum vârsta, sexul, indicația extracției sau localizarea dintelui.
Un detaliu interesant este legat de densitatea inițială a osului. Valoarea de la primul CBCT a fost singura covariabilă semnificativă: cu cât osul pornea de la o densitate mai mare, cu atât creșterea ulterioară era mai redusă. Biologic, are sens. Un țesut care are deja o structură relativ densă are mai puțin spațiu de „câștig”.
Majoritatea extracțiilor incluse în studiu au fost realizate pe fond de parodontită cronică, un context în care osul este deja afectat inflamator. În acest subgrup, efectul laserului a fost de asemenea semnificativ statistic, cu o creștere estimată de aproximativ +155 GSV. Autorii observă și o tendință interesantă legată de vârstă: în grupul control, vindecarea osoasă a scăzut odată cu înaintarea în vârstă, în timp ce în grupul tratat cu laser această scădere nu a fost evidentă. Intervalele de încredere sunt largi, deci interpretarea trebuie făcută cu prudență, însă semnalul există.
Ce înseamnă toate acestea în practică?
Protocolul utilizat nu a însemnat doar „aplicare de laser”. A inclus degranulare cu Er:YAG, dezinfectare și efecte fototermice prin Nd:YAG, stabilizarea cheagului și componente de fotobiomodulare. Ideea nu este de a înlocui chirurgia convențională, ci de a influența micro-mediul alveolei imediat după extracție: reducerea contaminării bacteriene, controlul inflamației și susținerea proceselor celulare implicate în regenerare.
La nivel biologic, literatura despre fotobiomodulare (PBM) descrie efecte asupra metabolismului celular, producției de ATP, angiogenezei și activității osteoblastice. Aceste mecanisme oferă un cadru biologic pentru diferențele observate imagistic. Totuși, fundamentul acestei secțiuni rămâne rezultatul măsurat obiectiv prin CBCT la patru luni.
Pe baza datelor raportate, utilizarea unui protocol asistat cu laser Er:YAG și Nd:YAG a fost asociată cu o creștere mai mare a densității osoase postextracționale comparativ cu îngrijirea standard, în special în cazurile cu substrat inflamator parodontal. Remodelarea osoasă rămâne un proces biologic inevitabil, însă parametrii acesteia pot fi influențați atunci când micro-mediul alveolei este gestionat activ încă din faza imediat postextracțională.
Transpunerea acestor principii în practică presupune o înțelegere clară a parametrilor de lucru, a indicațiilor și a limitelor fiecărei lungimi de undă. Integrarea laserelor Er:YAG și Nd:YAG în managementul postextracțional este analizată aplicat în cadrul Workshopului II susținut de Dr. Fernando Duarte la ImplantoDays 2026, unde accentul cade pe corelarea biologiei vindecării cu deciziile chirurgicale și implanto-protetice.
Se poate integra protocolul asistat cu laser în planificarea implantară?
În implantologie, extracția reprezintă prima verigă a unui plan terapeutic mai amplu. Modul în care este gestionată alveola influențează opțiunile disponibile ulterior, de la momentul inserării implantului până la complexitatea intervențiilor asociate.
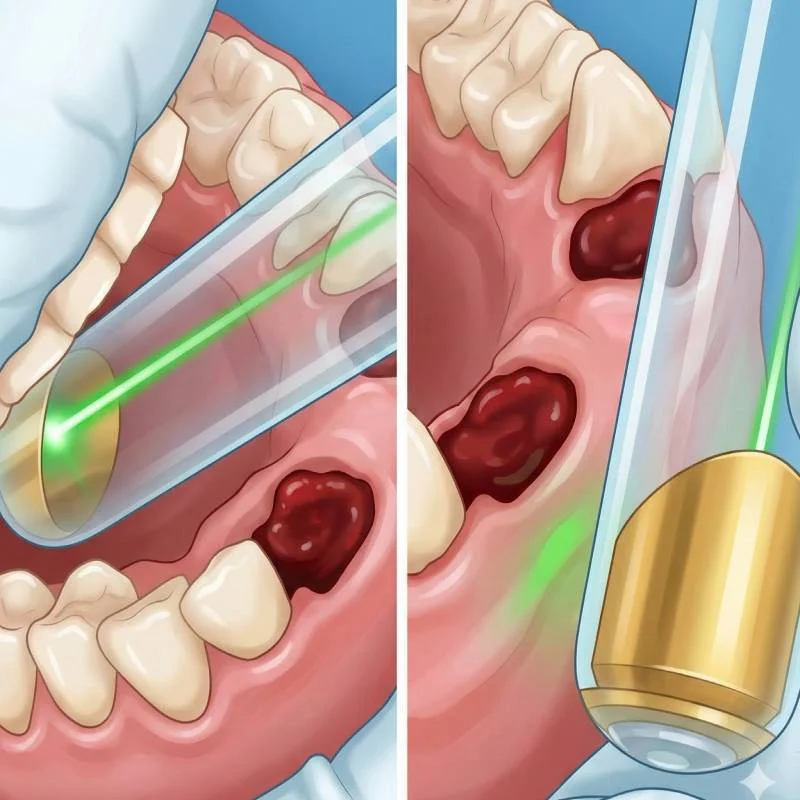
Fotobiomodulare Nd:YAG cu adaptor unghiular intraoral; oral (A) și vestibular (B)
Integrarea unui protocol asistat cu laser poate face parte dintr-o strategie orientată către controlul etapelor timpurii ale vindecării. Prin optimizarea câmpului operator, stabilizarea cheagului și susținerea proceselor biologice inițiale, clinicianul poate interveni asupra unor variabile care influențează evoluția ulterioară a cazului.
În situațiile cu istoric parodontal, pereți alveolari subțiri sau risc biologic crescut, etapa postextracțională capătă o importanță suplimentară. O abordare atent structurată încă din această fază poate contribui la simplificarea etapelor următoare și la o mai bună coerență a planului implanto-protetic. Planificarea contemporană începe în ziua extracției. Fiecare decizie luată în această etapă modelează contextul în care va fi inserat implantul și influențează predictibilitatea restaurării finale.
Aplicarea clinică a protocoalelor asistate cu laser Er:YAG și Nd:YAG, selecția cazurilor potrivite și integrarea lor într-un plan implanto-protetic etapizat sunt analizate aplicat în cadrul Workshopului II din ImplantoDays 2026,, susținut de Dr. Fernando Duarte.

În cadrul workshopului, participanții vor aprofunda:
- modul în care protocoalele asistate cu laser pot reduce pierderea osoasă postextracțională și pot îmbunătăți predictibilitatea în implantologie;
- utilizarea clinică a laserelor Er:YAG și Nd:YAG pentru degranulare și dezinfecție în alveole postextracționale;
- tehnici de stabilizare a cheagului și optimizare a condițiilor locale de vindecare;
- integrarea fotobiomodulării în managementul postextracțional și peri-implantar.
Remodelarea postextracțională face parte din biologia normală a țesuturilor, însă modul în care este gestionată această etapă poate influența evoluția întregului tratament implantar. Controlul contaminării locale, stabilizarea cheagului și susținerea proceselor de regenerare devin elemente strategice atunci când obiectivul este obținerea unor rezultate stabile și predictibile pe termen lung.
Prin corelarea biologiei vindecării cu deciziile chirurgicale și implanto-protetice, Workshopul II susținut de Dr. Fernando Duarte oferă un cadru aplicat pentru integrarea tehnologiei laser într-un flux terapeutic coerent.
ImplantoDays s-a conturat, de la o ediție la alta, ca un spațiu în care experiența clinică și dorința de a rafina protocoalele terapeutice se întâlnesc într-un cadru aplicat. Ediția a XI-a, organizată în Poiana Brașov, oferă medicilor posibilitatea de a participa atât fizic, cât și online, cu acces la conținutul congresului indiferent de locație. Detaliile despre participare și bilete sunt disponibile pe site-ul oficial al evenimentului: congres.implantodays.ro

Pe lângă Workshopul II susținut de Dr. Fernando Duarte „Challenging the limits of oral surgery and implantology”, dedicat utilizării clinice a laserelor Er:YAG și Nd:YAG în managementul postextracțional și peri-implantar, ediția din 2026 include și alte ateliere practice care completează perspectiva interdisciplinară a congresului:
- Workshop I: Dr. Helder Moura – „In pursuit of aesthetics: management of complex implant and prosthetic cases”
- Workshop III: Dr. Ramon Gomez Meda – „In pursuit of efficiency: 3D ridge augmentation with simultaneous implant placement”
- Workshop IV: Dr. Alexandru Spînu – „Guided bone regeneration: simple and predictable”
- Workshop V: Dr. Mihnea Cafadaru – „Soft tissue enhancement in implant dentistry”
ImplantoDays rămâne un cadru dedicat medicilor care caută protocoale clare și soluții aplicabile în practica zilnică, cu accent pe corelarea biologiei, chirurgiei și proteticii într-un parcurs clinic coerent.
Bibliografie:
[1] Kulkarni S., Meer M., George R. Efficacy of photobiomodulation on accelerating bone healing after tooth extraction: a systematic review https://irp-cdn.multiscreensite.com/fb017a5d/files/uploaded/Efficacy%20of%20photobiomodulation%20on%20accelerating%20bone%20healing%20after%20tooth%20extraction.pdf
[2], [4] Aoki A, Mizutani K, Schwarz F et al. Periodontal and peri-implant wound healing following laser therapy. Periodontol 2000. 2015;68:217–269. doi:10.1111/prd.12080. https://www.laser-eryag.com/wp-content/uploads/2016/10/Aoki_et_al-2015-Periodontology_2000.pdf
[3] Tarakji B, Saleh LA, Umair A, Azzeghaiby SN, Hanouneh S. Systematic review of dry socket: aetiology, treatment, and prevention. J Clin Diagn Res. 2015;9(4):ZE10–ZE13. doi:10.7860/JCDR/2015/12422.5840. https://jcdr.net/articles/PDF/5840/11150_CE(RA1)_F(T)_PF1(AGAK)_PFA(AK)_PF2(PAG).pdf
[5] Giannelli M, Tallarico M, et al., 2021. The effect of post-extraction socket preservation laser treatment on bone density 4 months after extraction: randomized controlled trial. Clin Implant Dent Relat Res. https://pmc.ncbi.nlm.nih.gov/articles/PMC8359241/#cid12991-sec-0018